得了慢性肾炎又得了糖尿病,可能是由糖尿病肾病、高血压肾病、药物副作用、肾动脉硬化、过敏性紫癜肾炎等病因引起的,需根据具体因素进行针对性治疗。建议患者及时就医,明确诊断。
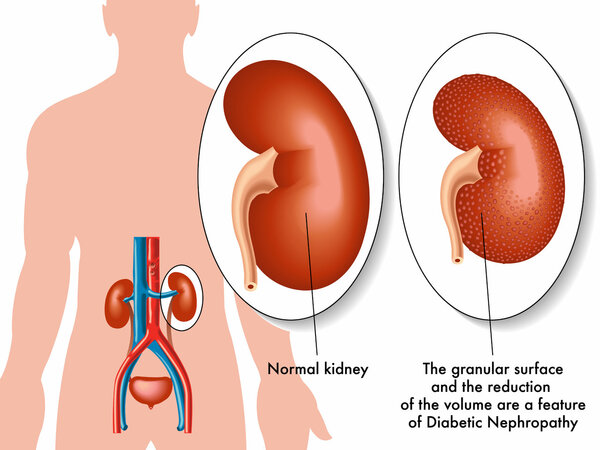
1.糖尿病肾病
高血糖导致微血管病变,肾脏毛细血管壁增厚、基底膜增生,进而影响肾小球过滤功能。这会导致蛋白尿和水肿。控制血糖是关键,如遵医嘱使用胰岛素治疗,例如门冬胰岛素50R注射液、甘精胰岛素注射液等。
2.高血压肾病
长期未控制的高血压可引起肾小球内高压和肾小管损伤,进一步发展为肾功能衰竭。这可能导致蛋白尿、血尿等症状。生活方式干预和药物治疗相结合有助于控制血压,如遵医嘱服用硝苯地平片、卡托普利片等降压药。
3.药物副作用
某些常用药物可能对肾脏产生毒性作用,如非甾体抗炎药长期大量使用会引起肾间质纤维化。定期评估并调整治疗方案至关重要,如有必要,可在医生指导下更换药物,如布洛芬缓释胶囊、塞来昔布胶囊等。
4.肾动脉硬化
肾动脉硬化导致肾血流量减少,久而久之会引起肾实质缺血、萎缩和肾功能减退。这可能会引起腰痛、夜尿增多等不适。遵循医嘱进行饮食调整和药物治疗可以改善病情,如遵医嘱口服阿托伐他汀钙片、盐酸贝尼地平片等降脂药。
5.过敏性紫癜肾炎
过敏性紫癜是一种免疫复合物沉积性疾病,当这种炎症反应累及肾脏时,会出现血尿、蛋白尿等症状。患者需要及时就医,在医生指导下应用激素类药物以及免疫抑制剂进行治疗,比如甲泼尼龙片、环磷酰胺片等。
建议定期监测肾功能指标,如肌酐水平和尿微量白蛋白排泄量。同时注意均衡饮食,避免高糖高盐食物,以减轻肾脏负担。
39健康网(www.39.net)专稿,未经书面授权请勿转载。

 39健康网
39健康网 不浮肿的肾炎是哪种
不浮肿的肾炎是哪种 可用于治疗肾炎的药物是
可用于治疗肾炎的药物是 得了肾病,6大早期症状很明显!不同人群要分类防治
得了肾病,6大早期症状很明显!不同人群要分类防治 美国肾脏医学会:咖啡虽好,多喝伤肾!
美国肾脏医学会:咖啡虽好,多喝伤肾! 尿毒症早期有6个症状!医生:三种人警惕尿毒症
尿毒症早期有6个症状!医生:三种人警惕尿毒症 肾炎是吃盐吃出来的?
肾炎是吃盐吃出来的?






















